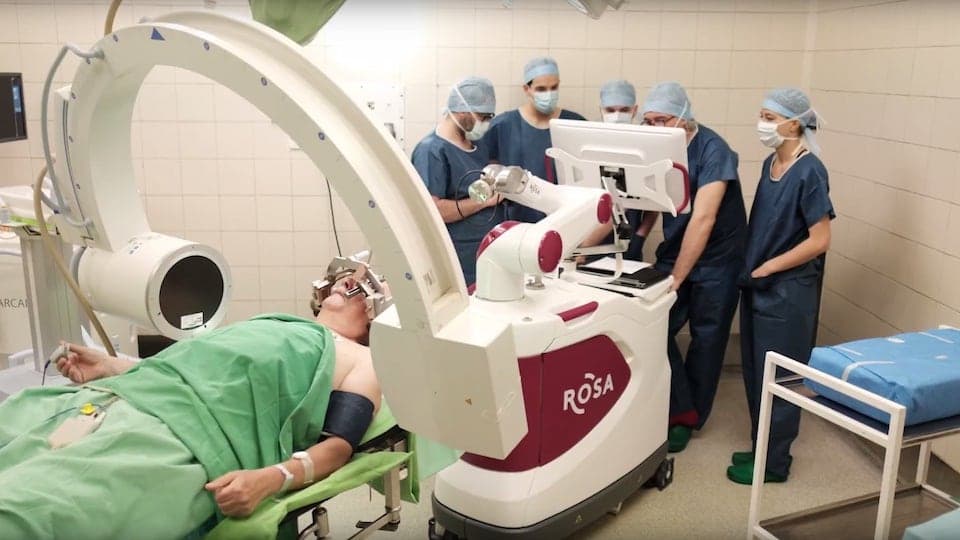
A Parkinson-kór tüneteit enyhítő elektródákat ültettek be egy beteg agyába, a ROSA nevű csúcskategóriás idegsebészeti robot segítségével az Országos Klinikai Idegtudományi Intézetben. Korábban Magyarországon, de az egész kelet-közép-európai régióban sem került sor ehhez hasonló beavatkozásra, amely a Nemzeti Agykutatási Program újabb jelentős eredménye.
Új korszak kezdődött a nagy hagyományokkal rendelkező Országos Klinikai Idegtudományi Intézetben: 2018. április 20-án a világ egyik legfejlettebb idegsebészeti robotja, a ROSA közreműködésével operáltak meg egy Parkinson-kóros, 70 éves férfit. A műtétet Erőss Loránd idegsebész, az Országos Klinikai Idegtudományi Intézet Funkcionális Idegsebészeti Osztályának vezetője végezte. A páciens tünetei már a műtét alatt megszűntek, jelenleg is jól van.
A Parkinson-kór kezelésének egyik legkorszerűbb módja az úgynevezett mélyagyi stimuláció, amikor elektródákat ültetnek a páciens fejébe. Ezek tulajdonképpen agyi pacemakerek, amelyek folyamatosan ingerlik az agy bizonyos mélyen elhelyezkedő területeit, és ezáltal helyreállítják vagy javítják a mozgászavarban résztvevő hálózatok hibás működését.
A beavatkozáshoz először neurológiai vizsgálatokkal és agyi képalkotó eljárásokkal meghatározzák, pontosan mely agyterületekre érdemes beágyazni az elektródákat, és milyen irányokból hatoljanak be a koponyacsonton fúrt nyílásokon keresztül az agyba. A műtét során ezeket a behatolási irányokat kell a valóságban is alkalmazni, amihez igen precíz célzókészülékre és hosszadalmas beállításokra van szükség – illetve volt, hiszen éppen ebben jelent hatalmas segítséget ROSA, az Országos Klinikai Idegtudományi Intézet vadonatúj robotja.
Nagypontosságú célzás, rövidebb műtét, kevesebb stressz
A robot némileg leegyszerűsítve egy programozható, automatizált célzókészülék, amely kapcsolatot teremt a műtéti terv háromdimenziós agymodellje és a műtőben fekvő beteg valódi agya között. A ROSA használatának előnyeit talán az mutatja a legjobban, hogy egy epilepsziaműtétnél – amikor diagnosztikus céllal 15-20 elektródát implantálnak az agyba – 10-12 óra helyett mindössze 3 órára csökkenhet a beavatkozás hossza (a klasszikus sztereotaxiás módszerrel szemben). A Parkinson-kór műtéteinél pedig a robot 0,6 milliméteres célzási pontossága jelent nagy előnyt, mivel az agy mélyén elhelyezkedő célpont mérete egy 3×6 milliméteres mag hátsó harmada.
Az intézetben Erőss Loránd és munkacsoportja a Nemzeti Agykutatási Program keretében évek óta foglalkozik innovatív idegsebészeti, epilepsziasebészeti eljárások alkalmazásával, amelyekbe mostantól a robot alkalmazása is bekapcsolódik.
A műtéten részt vett Stephan Chabardes, a Grenoble-i Idegsebészeti Klinika intézetvezető professzora (aki Michael Schumachert is műtötte). A Grenoble-i intézet a világ egyik vezető idegsebészete, és a ROSA-t kifejlesztő francia Medtech cég egyik referenciaintézménye. Itt fejlesztette ki és alkalmazta először Parkinson-kóros és más mozgászavarban szenvedő betegeknél a mélyagyi stimulációs technikát Alim-Louis Benabid professzor, aki elsőként kezdett robotokat használni ezeknél a beavatkozásoknál.
Az Országos Klinikai Idegtudományi Intézet a robot legfejlettebb verzióját tudta megvásárolni. A Magyarországon és a régióban is egyedülálló eszköz beszerzését a Nemzeti Kutatási, Fejlesztési és Innovációs Hivatal Nemzeti Versenyképességi és Kiválósági Programjának 1,2 milliárdos pályázata támogatta, amit a Femtonics Kft-vel konzorciális partnerként nyert el az Országos Klinikai Idegtudományi Intézet (OKITI).
Pálinkás József, az NKFI Hivatal elnöke elmondta: „A Magyarországon eddig nem használt technológiai műtéti alkalmazása is azt bizonyítja, hogy a felfedező kutatásokat, a célzott fejlesztéseket és az innovatív vállalkozásokat kiegyensúlyozottan ösztönző versenypályázati finanszírozással érhető el az innovációs teljesítmény fokozatos és fenntartható javulása, aminek eredményeit a támogatott orvosi kutatások esetében a betegek is tapasztalhatják.” (Teljes hír itt.)
Háttér
A betegről
A robottal segített agyműtétet egy Parkinson-kórban szenvedő betegen alkalmazták, akinél öt éve diagnosztizálták a betegséget. A betegség életminőséget leginkább rontó tünete a nyugalmi kézremegés (tremor) volt. Ebben az állapotban olyan, az egészséges emberek számára magától értetődő tevékenységek is lehetetlenné válnak, mint az újságolvasás vagy bármilyen tárgy egy helyben tartása. Ebben az esetben a gyógyszeres kezelés nem kínált hatékony megoldást, ezért volt szükség műtétre.
A mozgászavarok agyi eredetéről
Testünk mozgásait az agy szabályozási körei teszik lehetővé. Ezekben a hálózatokban az információ különféle agyterületek között áramlik az idegpályákon. Ha valamilyen okból – például a Parkinson-kór agyi elváltozásai következtében – egy-egy ilyen agyterület működése sérül, zavar keletkezik a szabályozási körben, ami fizikai tünetekben jelentkezik. Ilyen tünet a Parkinson-kórra jellemző remegés, illetve merev, meglassult mozgás.
A mélyagyi stimuláció módszere
A mélyagyi stimuláció (deep brain stimulation, DBS) során elektródákat ültetnek be a sérült funkciójú hálózat egyes pontjaira – például a talamuszba vagy a szubtalamikus magba –, mely az agyi szabályozó kört zavarva a fizikai tüneteket, például a remegést okozza. Az elektródákat egy neuropacemakerhez kapcsolják. Ezt követően a neuropacemaker nagyfrekvenciás elektromos jelekkel befolyásolja az agyterület működését, visszaállítva a korábbi funkcióját. A sikeres műtét után a beteg tünetei jelentősen csillapodnak, vagy akár teljesen el is múlnak. A rendszert azért nevezik agyi pacemakernek is, mert technikai felépítése hasonlít a szív működését szabályozó, jól ismert pacemakerekéhez.
Első szakasz: kivizsgálás
Ahhoz, hogy egy beteg agyába mélyagyi stimulációs elektródákat ültessenek, először neurológiai, pszichológia, pszichiátriai és agyi képalkotó vizsgálatokon kell átesnie.
- Meg kell állapítani, hogy a megfigyelt mozgászavar hátterében állhat-e olyan ok, amit egészen máshogy lehetne kezelni.
- Fontos, hogy a betegnél ne legyen jelen olyan kórkép, amely esetleg romolhat a műtét után (például demencia), hiszen ilyenkor összességében nem tudnának javítani az életminőségén.
- Végül pedig el kell választani az egyéb hasonló tünetekkel járó kórképektől.
Második szakasz: tervezés
Az orvoscsapat MR-vizsgálattal elkészíti a beteg agyának digitális modelljét, majd ezen meghatározza a beavatkozás célpontjának pontos helyét. Az OKITI-ben az utóbbi években megvalósult fejlesztések azt is lehetővé teszik, hogy ne csak egyes agyterületeket (magokat), hanem a köztük levő kapcsolatokat (pályákat) is integrálják a tervbe a célpont meghatározáshoz. Mindez a korábbiaknál sokkal pontosabb célzást tesz lehetővé, amit a folyamatosan javuló eredmények is mutatnak.
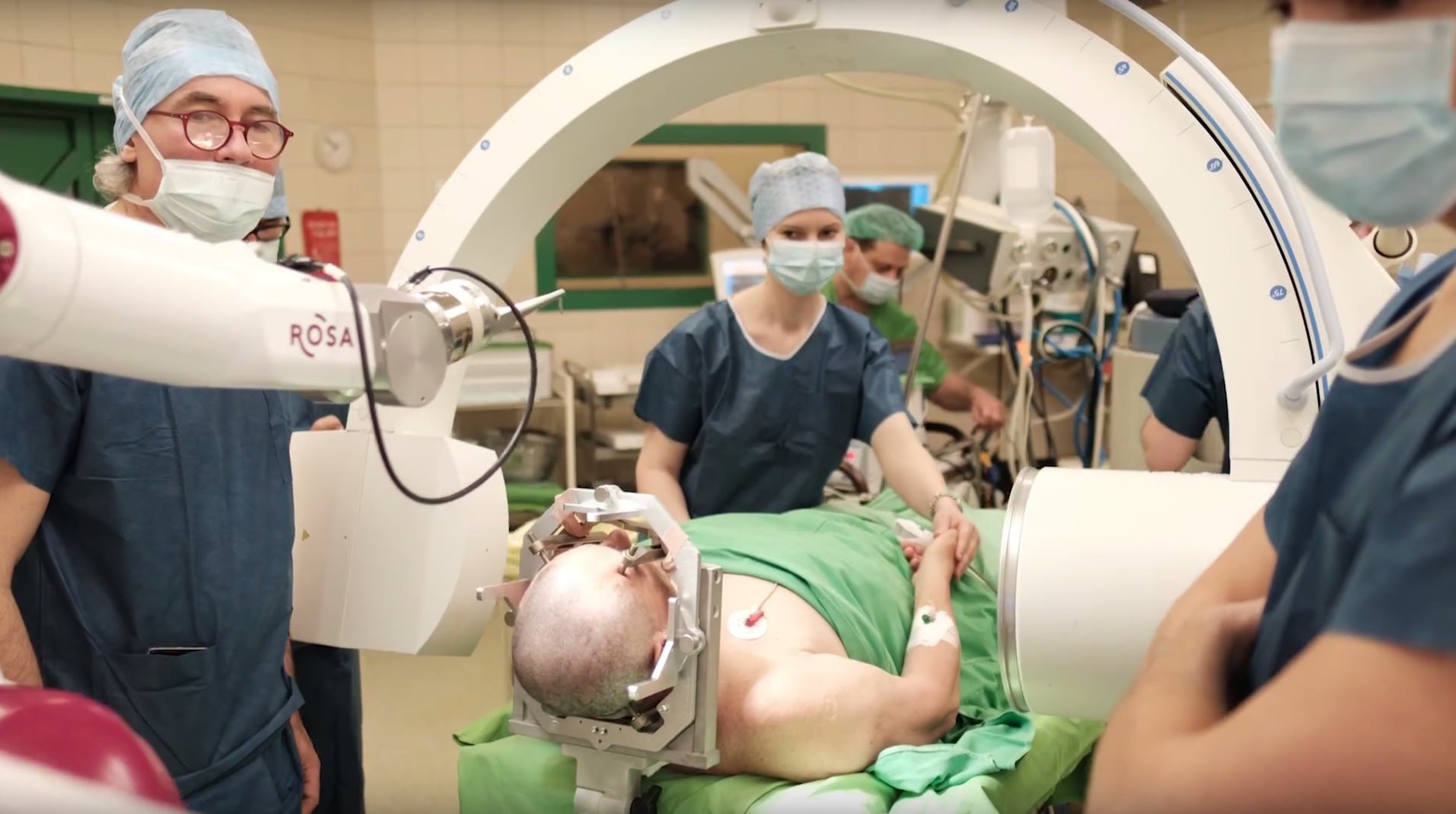
Az előkészítés végső fázisában egy fém célzókeretet erősítenek a beteg koponyájához, mely egyrészt rögzíti majd a fejet a műtét alatt, másrészt pedig koordinátarendszerként szolgál, melyhez viszonyítva pontosan be lehet majd célozni az agy modelljén megadott célpontokat.
Harmadik szakasz: műtét
A műtét során rögzítik a beteg fejére erősített keretet, és lyukakat fúrnak a koponyáján az elektródák behelyezéséhez. Ezután egy háromdimenziós célzókészülékkel beállítják az agy modelljén korábban megadott célpontok helyzetét és a behatolás irányát, és egymás után beültetik az elektródákat mindkét agyféltekébe. 1,27 milliméteres vagy annál kisebb átmérőjű, tompa végű elektródákat használnak, melyek sérülés nélkül széttolják az idegszövetet. Így, ha a célpont helyzete megköveteli – más indikációban ez előfordul –, az elektródák a funkció sérülése nélkül áttolhatók olyan létfontosságú területeken, mint a beszédközpont vagy a mozgató agykéreg.
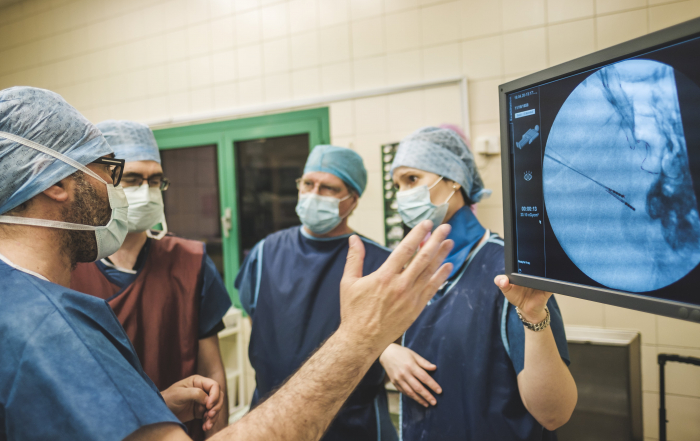
A Parkinson-műtét első fázisában a beteg ébren van, és a jelen levő neurológus folyamatosan teszteli, figyeli: a beteg visszajelzéseiből és tüneteiből lehet ugyanis tudni, hogy elérte-e az elektróda a tervezett célpontot.
Hol jön a képbe ROSA, a robot?
Az előzőekben egy rövid félmondatot szántunk a háromdimenziós célzókészülék szerepének, a valóságban azonban a műtét során jelentős időt töltenek ennek használatával. Itt kerül a képbe ROSA a robot, mely valójában egy programozható, automatikus működésre képes célzókészülék – hasonló az autóiparban látható sok szabadsági fokkal rendelkező robotkarokhoz, ami nem is véletlen, hiszen fejlesztésének kezdetei az iparhoz köthetők.
Ha igen egyszerűen akarunk fogalmazni, a ROSA közvetlen kapcsolatot teremt a műtéti terv háromdimenziós agymodellje és a valódi agy között. Koordinátarendszerét a beteg fejéhez rögzített kerettel vagy a koponyába rögzített stabil markerekkel határozzák meg, így képes a virtuálisan megadott irányokat a valóságban leképezni.
De lássuk részletesebben, milyen előnyökkel is jár a ROSA alkalmazása:
- Pontossága jelentősen meghaladja az eddigi célzóberendezésekét, ami azt jelenti, hogy 1,5-2 mm-es pontosságról 0,6-0,74 mm-re csökkent a hibahatár.
- Egy célpont meghatározásánál a tervezéstől egyetlen elektróda behelyezésig több mint 50 hibalehetőség merül fel, melyek bármelyike téves behatolási helyet, illetve irányt eredményez. A robot itt egyszerűen kiküszöböli az emberi hibatényezőt a célzás során, ami különösen sok elektróda behelyezésénél (így az epilepszia monitorozásánál, részletesebben lásd később), a 10-12 órára nyúló műtéteknél hatalmas segítség.
- A robotnak előre be lehet programozni az összes elektróda behatolási helyét és irányát.
- Mindezek mellett az elektróda behelyezését már ember irányítja, és a pontos célterületet a műtét alatt a betegtől kapott visszajelzések és elektrofiziológiai mérések alapján találják meg.
Több elektróda, több segítség – a ROSA alkalmazása epilepsziamonitorozásra
A mélyagyi stimulációban általában egy vagy két elektródát ültetnek be a rendkívül pontosan meghatározott célterület(ek)re, azonban vannak olyan betegségek, melyeknél ennél jóval több elektróda behelyezésére lehet szükség. A rövid hírben nem említettük, de egy másik műtétet is végeztek az OKITI-ben a ROSA segítségével: egy gyerekkora óta epilepsziában szenvedő férfi agyába 17 elektródát ültettek, hogy megfigyeljék, térben és időben pontosan hogyan áramlanak az elektromos jelek a beteg agyában egy epilepsziás roham alatt. Az epileptológusok ez alapján képesek meghatározni, mely agyterület a rohamok kiindulópontja. Ha pedig ez az epilepsziát indító fókusz eltávolítható, mert nem vesz részt a jó életminőséghez elengedhetetlen agyi funkciókban, mint például a mozgás vagy beszéd, akkor a rohamok akár véglegesen meg is szüntethetők.
Az ehhez hasonló elektrofiziológiai monitorozást leggyakrabban a koponyacsont nagy darabjának eltávolítása után, közvetlenül az agy felületére helyezett elektródahálóval végzik. Az apró nyílásokon betolt elektródák használata ehhez képest „kulcslyuksebészet”, ami jóval kevesebb műtéti kockázattal jár a beteg számára. A robot használata itt jelentősen csökkenti a műtét időtartamát, ráadásul a ROSA a hagyományos célzókészülékek számára elérhetetlen irányokból is meg tudja közelíteni az agyat.
A tervek szerint az OKITI-ben a jövőben az összes mélyagyi stimulációs és epilepsziasebészeti elektródabeültetési műtétet a ROSA-val végzik majd. Szeretnék a Medtech céggel közösen továbbfejleszteni a robotot, illetve új használati lehetőségeket bevezetni, hogy endoszkópos műtéteket, agytumor-biopsziákat is végezhessenek vele. De a ROSA alkalmas gerincsebészeti beavatkozások elvégzésére is: az instabil gerincet rögzítő csavarok beültetését is meg lehet tervezni vele.
A francia kapcsolat
Erőss Loránd és csapata már régóta jó kapcsolatokat ápol a Grenoble-i Orvostudományi Egyetem Idegsebészetének és Epilepszia Központjának orvosaival, köztük Stephan Chabardes professzorral, aki részt vett a most elvégzett műtéteken. A választás egyáltalán nem véletlen, hiszen ebben a francia kórházban fejlesztette ki és alkalmazta 27 éve először Parkinson-kóros és más mozgászavarban szenvedő betegeknél a mélyagyi stimulációs technikát Alim Louis Benabid professzor. Ő volt, aki elsőként kezdett robotokat használni ezeknél a beavatkozásoknál, és a robotot kifejlesztő francia Medtech cég referenciaközpontja is a grenoble-i kórház.
Robotokkal segített műtéteket már több mint egy évtizede végeznek külföldön, és a ROSA is számos fejlesztésen ment át az idők során. Az OKITI az utolsó, legfejlettebb verzióhoz jutott hozzá, amely a korábbi típusokhoz képest is jelentős fejlődésen ment át.
Eredmények a betegágynál – adatok a kutatóknál
Az OKITI, bár alapvető feladata a gyógyítás, egyúttal tudományos és az orvosképzésben résztvevő intézet is, a Nemzeti Agykutatási Program egyik pillére, a transzlációs kutatás egyik legaktívabb központja Magyarországon. Az intézet története során megerősödött az epilepsziasebészet és -kutatás, melynek jelenleg a Juhász Pál Epilepsziaközpont biztosít intézményi keretet.
A gyógyítás és a tudomány számára közös intézetben könnyen egymásra talált a klinikus és az agykutató. A rendszeres heti megbeszélések lehetővé teszik a gyógyításban végzett megfigyelések során felmerülő kérdések mielőbbi tudományos, kísérletes megválaszolását, az együtt gondolkodást. A transzlációs kutatási aktivitás, az eredmények más, intézményen kívüli kutatócsoportoknak is feltűnnek. A ROSA alkalmazása nagyszerű példa erre a kapcsolatra: A Femtonics Kft-vel közös, Nemzeti Kutatási Fejlesztési Hivatal által kiírt Nemzeti Versenyképességi és Kiválósági Pályázat elnyerése nemcsak új kutatási irányoknak nyitott lehetőséget, de a betegek és a beavatkozásokat végző orvosok életét is segíti egy hatékonyabb eszköz. A műtétek révén a kutatók is többet tudhatnak meg az epilepsziáról, illetve az agyi elektrofiziológiai folyamatokról.
A műtéti képeket Kádár Viktor készítette.
Kapcsolódó anyagok
Az agyműtét hat percben – videó
2018. április 20-án lezajlott ez első robotasszisztált agyműtét az Országos Klinikai Idegtudományi Intézetben. Rövid összefoglaló a műtétet vezető orvosok kommentárjával.
Agyműtét robot segítségével – galéria
Az első robotasszisztált agyi operációról készült fotók a tervezéstől az elektródák behelyezésén át a mélyagyi stimulációig.